Der Keratokonus ist eine seltene, fortschreitende Hornhauterkrankung mit spezifischen Merkmalen: Die Hornhaut wird zunehmend dünner, verliert ihre Stabilität und wölbt sich kegelförmig nach vorn. Diese unregelmäßige Form führt dazu, dass das Licht nicht mehr gleichmäßig gebrochen wird. Die Folge: verzogene Konturen, Doppelbilder, stärkere Blendempfindlichkeit und sinkende Sehschärfe.
Die zentrale Frage lautet: Kann man Keratokonus mit Laser behandeln? Kurz und präzise: Nein – ein Keratokonus kann nicht mit klassischen Augenlaser-Verfahren korrigiert werden.
Dennoch spielt der Laser in der modernen Therapie eine unterstützende Rolle. Alle Details folgen in klar strukturierter Form.
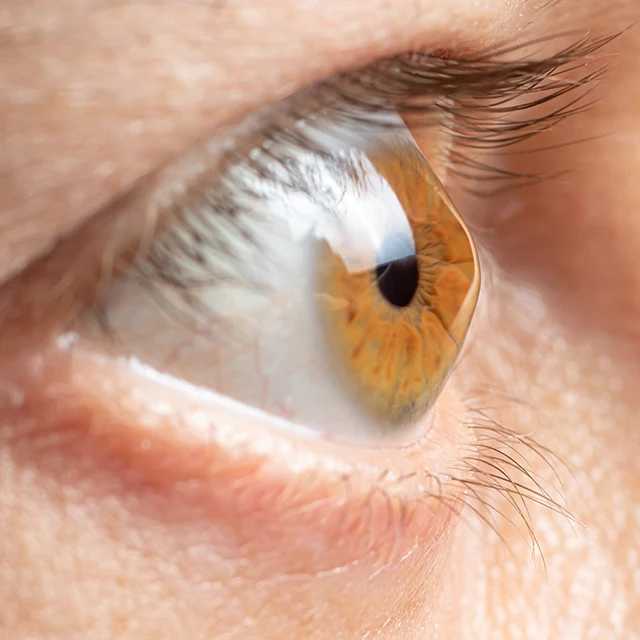
Warum eine Laserbehandlung bei Keratokonus nicht möglich ist
Klassische Augenlaser-Verfahren wie LASIK, Femto-LASIK oder PRK entfernen gezielt Hornhautgewebe, um Fehlsichtigkeiten zu korrigieren. Beim Keratokonus wäre dieser Abtrag jedoch kontraproduktiv, weil:
- die Hornhaut bereits ausgedünnt ist
- die Form instabil ist
- ein zusätzlicher Abtrag die Verformung verstärkt
- das Fortschreiten der Erkrankung beschleunigt würde
Daher ist eine Laser-Sehkorrektur beim Keratokonus ausgeschlossen.
Der Laser kommt nur unterstützend bei anderen Verfahren zum Einsatz.
Diagnose des Keratokonus – wie die Erkrankung sicher erkannt wird
Die Diagnostik kombiniert mehrere Messmethoden, die gemeinsam ein vollständiges Bild der Hornhaut liefern. Sie bestimmen, ob bereits ein Progress vorliegt und welche Therapieoptionen geeignet sind.
Wichtige Diagnoseverfahren im Überblick
- Basisprüfung & Spaltlampe: Erste Hinweise auf unregelmäßige Hornhautformen, Trichterreflexe, Narben oder Kegelspitzen.
- Hornhaut-Topographie: erstellt farbcodierte Höhenkarten, zeigt steile Kegelzonen, identifiziert unregelmäßige Krümmungen
- Hornhauttomographie & Pachymetrie: vermisst Vorder- und Rückfläche, erstellt präzise Dickenprofile, erkennt frühe Ausdünnungen
- OCT: liefert Querschnittsbilder, visualisiert Strukturveränderungen und Schichtdefekte
- Verlaufskontrollen: objektiver Vergleich mehrerer Messungen, zeigt Progress oder Stabilität
Diese Diagnostik ist entscheidend, um die geeignete Therapie rechtzeitig einzuleiten.
Crosslinking (CXL) – die wichtigste Behandlung, wenn Keratokonus fortschreitet
Crosslinking ist heute das zentrale Verfahren, um einen fortschreitenden Keratokonus zuverlässig zu stabilisieren. Bei diesem Eingriff wird die Hornhaut zunächst mit Riboflavin – also Vitamin B2 – getränkt. Anschließend erfolgt eine UV-A-Bestrahlung, die in den Kollagenfasern der Hornhaut zusätzliche Verbindungen erzeugt. Diese sogenannten „Crosslinks“ verstärken das Gewebe, sodass die Hornhaut insgesamt fester und deutlich stabiler wird. Ziel dieser Behandlung ist es immer, das Fortschreiten der Erkrankung zu stoppen, das vorhandene Sehvermögen zu erhalten und spätere, möglicherweise aufwendigere Eingriffe zu vermeiden.
Nach dem Crosslinking kommt es typischerweise für zwei bis fünf Tage zu einem Fremdkörpergefühl, einer erhöhten Lichtempfindlichkeit und gelegentlich zu leichten Trübungen der Hornhaut. Die Sehkorrektur mit einer Brille oder formstabilen Kontaktlinsen bleibt auch nach einer erfolgreichen Stabilisierung meist sinnvoll, da bestehende optische Unregelmäßigkeiten nicht vollständig verschwinden. Entscheidend ist der richtige Zeitpunkt: Sobald klar ist, dass der Keratokonus weiter fortschreitet, sollte die Behandlung früh erfolgen, damit sich die Verformung nicht weiter ausprägt.
Hornhauttransplantation – Option bei weit fortgeschrittenem Keratokonus
Eine Hornhauttransplantation wird dann in Betracht gezogen, wenn andere Maßnahmen wie Crosslinking oder ICRS keine ausreichende Verbesserung mehr erzielen und die Hornhaut bereits stark vernarbt oder deutlich ausgedünnt ist. Auch eine erhebliche Einschränkung der Sehschärfe trotz optimaler Korrektur spricht für eine Transplantation. In diesen Fällen kann die Operation die Sehleistung oftmals deutlich verbessern und langfristig stabilisieren.
Der Eingriff selbst folgt einem standardisierten Ablauf: Die Spenderhornhaut wird exakt in die vorhandene Öffnung eingesetzt und mit feinen Nähten fixiert. In den Wochen nach der Operation erfolgen regelmäßige Kontrollen, und es werden verschiedene Augentropfen angewendet, um das Transplantat zu schützen. Die Nähte werden im weiteren Verlauf schrittweise entfernt, wodurch sich die Hornhaut nach und nach weiter glättet. Die Sehschärfe entwickelt sich über mehrere Monate hinweg und wird oft durch eine Brille oder formstabile Kontaktlinsen zusätzlich optimiert. Besonders bei Keratokonus zeigen sich die Langzeitergebnisse einer Transplantation als stabil, sofern die Nachsorge konsequent eingehalten wird.
Welche Rolle der Laser trotzdem spielt
Auch wenn Keratokonus nicht mit Laser behandelbar ist, unterstützt der Laser andere Eingriffe. Der Laser ist ein wichtiges Werkzeug – aber keine eigenständige Keratokonus-Therapie.
Präparation der Tunnels für die Segmente
hohe Präzision, stabile Tiefe
passgenaue Schnitte für Spender- und Empfängerhornhaut
bessere Ausrichtung, optimierter Sitz
FAQ – Häufige Fragen zum Thema Kann man Keratokonus mit Laser behandeln?
Welche künstliche Linse eignet sich am besten für Alterssichtigkeit?
Die beste künstliche Linse bei Alterssichtigkeit ist diejenige, die Ihren Sehgewohnheiten entspricht; häufig werden multifokale oder EDOF-Linsen gewählt.
Wie sicher ist die Chirurgie eines Linsentauschs?
Die Chirurgie eines Linsentauschs ist sehr sicher, wenn der Eingriff von erfahrenen Fachärzten durchgeführt wird.
Wie lange hält eine künstliche Linse nach der Implantation?
Eine künstliche Linse ist lebenslang haltbar und muss in der Regel nicht ausgetauscht werden.
